بیماری های پوست مرتبط با دیابت
فروشگاه آواطب1403-01-30T00:07:39+03:30تغییرات پاتولوژیک پوست در حدود ۸۰ درصد افراد مبتلا به دیابت قابل مشاهده است. افراد مبتلا به دیابت نوع ۲ بیشتر از افراد مبتلا به دیابت نوع ۱ تحت تاثیر قرار میگیرند.
انواع مختلفی از بیماری های پوست وجود دارد که میتوانند با دیابت مرتبط باشند. تغییرات در بافتهای مرتبط با پوست مانند تاندونها، بافت پیوندی، مفاصل و بافت چربی زیر پوست نیز بینظم نیستند.
یکی از علل اصلی بیماری های پوست مرتبط با دیابت، بالا بودن مداوم سطوح قند خون است. با تنظیم سطوح قند خون به محدودهای نزدیک به حالت طبیعی، میتوان علائم پوستی را پیشگیری کرد، پیشروی آنها را کند یا بهبود بخشید.
در ادامه این مقاله با مجله سلامت آواطب همراه باشید.
1. چه چیزی باعث بیماری های پوست مرتبط با دیابت میشود؟
بیماری های پوست معمولاً به دلیل سطوح بالای مزمن قند خون، داروهای ضد دیابت مانند انسولین، و دیگر داروهای همراه ایجاد میشوند. همچنین معمول است که دلایل به طور عمده نامشخص باقی بمانند. نشان داده شده است که افراد با سطوح قند خون بیش از حد بالا بیشتر مستعد داشتن تغییرات شدید پوستی هستند تا کسانی که دارای پروفایل متابولیک مثبتتری هستند.
مدیریت خوب قند خون در بلندمدت و تشخیص زودهنگام میتواند به کاهش تغییرات پوستی کمک کند، یا ضعیف یا حتی جلوگیری از آنها را امکانپذیر سازد. به همین دلیل، افراد مبتلا به دیابت باید به طور روزانه از پوست خود مراقبت کنند. اگر تغییرات پوستی رخ دهد، باید در مراحل اولیه و به طور منظم با پزشک خود مشورت کنید. این مقاله را نیز مطالعه کنید: علائم هپاتیت C و ناراحتی کبد بر روی پوست، مو و ناخن
2. چه چیزی خطر بیماری های پوست را افزایش میدهد؟
دلیل اصلی تغییرات پوستی، قند خون بد است. قند خون بالا فرآیندهای مختلفی در بدن را برانگیخته که پاسخ ایمنی بدن به باکتریها، ویروسها، و قارچهای عفونتزا را تغییر میدهد و منجر به اختلالات پیچیده در پوست، بافت پیوندی، و سلولهای چربی در زیر پوست میشود. سطوح بالای چربی خون و اسید اوریک نیز خطر تغییرات پوستی را افزایش میدهند.
خوب است بدانید:
سطوح بالای قند خون بزرگترین خطر برای بیماری های پوست است. به عنوان مثال، سطوح بیش از حد قند خون تاثیر نامطلوبی بر عملکرد کراتینوسیتها و فیبروبلاستها دارد. کراتینوسیتها سلولهایی در اپیدرم هستند که کراتین تولید میکنند. کراتین اثر ضد آب دارد و به پوست حفاظت، الاستیسیته و استحکام میبخشد. فیبروبلاستها سلولهای بافت پیوندی هستند که مقاومت و الاستیسیته را نیز فراهم میکنند. اگر عملکرد این سلولها و در نتیجه عملکرد مانع پوست مختل شود، عوامل بیماریزا (باکتریها، ویروسها، قارچها) نیز به راحتی میتوانند دروازههای ورودی پیدا کنند و عفونت ایجاد کنند.
3. چه عواملی باعث بیماری های پوست مرتبط با دیابت میشوند؟
بیماری های پوست که میتوانند با دیابت مرتبط باشند متنوع هستند و مکانیزم توسعه آنها اغلب تنها به صورت ابتدایی شناخته شده است. افراد مبتلا به دیابت نوع ۲ بیشتر مستعد ابتلا به عفونتهای پوستی هستند، در حالی که افراد مبتلا به دیابت نوع ۱ بیشتر دچار تغییرات مرتبط با اتوایمیون میشوند.
نقش مرکزی در بیماری های پوست مرتبط با دیابت توسط به اصطلاح «قندی شدن» پروتئینها، چربیها و اسیدهای نوکلئیک ایفا میشود. این آخری شامل اطلاعات ژنتیکی ما است. قندی شدن پیشرفته این مولکولها میتواند ساختار و عملکرد پوست را تغییر دهد و به توسعه آسیبهای عروقی کمک کند. بیماریهای عروقی و اختلالات دیسفانکشن عصبی (پلینوروپاتی محیطی و خودمختار)، همراه با ضعف سیستم ایمنی مرتبط با دیابت، همچنین فرد را مستعد عفونت و بهبودی ضعیف زخم میکنند. سطوح بیش از حد بالای انسولین در خون (هایپرانسولینمی) که در دیابت نوع ۲ به دلیل مقاومت به انسولین مشاهده میشود، نیز بر تکثیر و بلوغ کراتینوسیتها تأثیر میگذارد و این امر به نوبه خود عملکرد مانع پوست را بیشتر مختل کرده و بهبودی زخم را به تأخیر میاندازد. برعکس، کمبود نسبی یا مطلق انسولین معمولاً همراه با سطوح قند خون که در درازمدت بیش از حد بالا هستند (همانطور که به عنوان مثال توسط مقادیر بالای HbA1c نشان داده شده) نیز میتواند اثر مخربی بر بهبودی زخم داشته باشد. مطلب مرتبط: آشنایی با شرایط و مشکلات پوستی دیابتی
4. چگونه میتوان بیماری های پوست مرتبط با دیابت را پیشگیری کرد؟
مدیریت خوب قند خون در پیشگیری از بیماری های پوست ضروری است. مدیریت خوب سطوح چربی خون، اسید اوریک، و سایر عوامل خطر در درازمدت نیز از عوارض مربوط به پوست و بافتهای مجاور جلوگیری میکند.
خوب است بدانید:
هر چه تغییرات پوستی زودتر شناسایی و درمان شوند، شانسهای بهبود یا حتی عقبگرد بیشتر خواهد بود.
اقدامات زیر به پیشگیری از بیماری های پوست کمک میکنند:
- سعی کنید قند خون خود را در محدوده هدف تعیین شده شخصی خود نگه دارید.
- پوست خود را تمیز نگه دارید و با شستن بیش از حد با صابون، پوست خود را از چربی تهی نکنید.
- به پوست خود رطوبت فراوانی بدهید، به عنوان مثال با لوسیون پوست عادی و یا با کرمها و مرهمهای حاوی اوره. از حمام و دوشهای بسیار داغ اجتناب کنید.
- به پاهای خود به خوبی رسیدگی کنید و هر روز آنها را برای زخمها بررسی کنید. از مالیدن لوسیونها، کرمها یا مرهمها بین انگشتان پا به جز زمانی که عفونت قارچی در فضای بین انگشتان و ناخنها دارید خودداری کنید. رطوبت اضافی در آنجا میتواند رشد قارچها را ترویج کند.
در صورت مشاهده هر یک از علائم زیر با تیم دیابت خود تماس بگیرید:
- تغییرات محسوس در پوست.
- خارش مداوم.
- تشکیل کالوس شدید روی پاها.
- زخمها (حتی کوچک) و بهبودی ضعیف زخم.
- تورم یا تحریک در محل تزریق انسولین.
- آسیبهای پوستی.
- ناهنجاریها در دستها و پاها (به عنوان مثال، سفتی مفصل، انگشتان ماشهای، درد هنگام حرکت دستها یا پاها، سختی در ناحیه کف دست).
5. تغییرات پوستی در طی درمان دیابت
تمام داروها، از جمله داروهایی که برای درمان دیابت استفاده میشوند، میتوانند باعث واکنشهای آلرژیک شوند. نشانههای احتمالی شامل قرمزی پوست، کهیر و خارش است. بثورات گستردهتر پوستی نیز ممکن است رخ دهد. با این حال، در اکثر موارد، واکنشهای آلرژیک ناشی از دارو ضعیف هستند و به ندرت توسط بیماران گزارش میشود.
متفورمین
گرچه نادر است. داروی دیابت متفورمین میتواند هم واکنشهای آلرژیک پوستی شدیدی را موجب شود و هم در درمان بیماری های پوست استفاده شود. مطالعات اثرات مثبت خاصی از متفورمین در آکنه و آکانتوزیس نیگریکانز نشان میدهند، که در آن پوست به رنگ خاکستری قهوهای (هایپرپیگمانتیشن) تغییر میکند.
سولفونیلاورهها
هنگام مصرف سولفونیلاورهها، مصرف الکل یا قرار گرفتن مستقیم در معرض نور خورشید میتواند باعث قرمزی شدید پوست و لکههای خشک خارشدار شود. متخصصان به اینها واکنشهای فوتوتوکسیک میگویند. دلیل آن این است که مواد تشکیلدهنده سولفونیلاورهها با الکل و نور خورشید ترکیب نمیشوند. این علائم معمولاً پس از حدود یک ساعت خود به خود فروکش میکنند.
انسولین
تغییرات پوستی که در بالا توصیف شد، همچنین با استفاده از انسولین نیز توصیف شدهاند. با انسولینهای انسانی بسیار تصفیهشده و آنالوگهای انسولین که اکنون در آلمان به طور انحصاری موجود هستند و سیستمهای بهبود یافته اداره (کاربرد) مانند قلمها و پمپها، این عوارض جانبی انسولین نادر شدهاند. با این حال، ممکن است تغییراتی در بافت چربی زیرجلدی در محل تزریق رخ دهد. تزریقهای مکرر و تکراری انسولین به منطقهای بسیار محدود از پوست ممکن است هم کاهش موضعی نادری (لیپوآتروفی) و هم افزایش در بافت چربی زیرپوستی (لیپودیستروفی) را به دنبال داشته باشد. فرآیندهایی که منجر به این تغییرات میشوند هنوز به طور کامل شناخته شده نیستند. بهترین روش برای جلوگیری از اینها استفاده از نوعی سیستم برای تغییر محل تزریق در هر بار تزریق است.
کاتتر تحویل انسولین، نوک آن که در بافت زیرجلدی قرار میگیرد، هنگام استفاده به عنوان بخشی از درمان با پمپ انسولین، میتواند تحریک قابل توجهی از پوست یا آبسهها را ایجاد کند. به همین دلیل، افرادی که از پمپ انسولین استفاده میکنند باید به طور منظم کاتتر را تحت شرایط استریل تعویض کنند.
مانیتورینگ مداوم گلوکز (CGM)
مدیریت قند خون با استفاده از مانیتورینگ مداوم گلوکز (CGM) نیز ممکن است باعث تغییرات پوستی شود. در اکثر موارد، اینها تحریکات پوستی هستند که زمانی رخ میدهند که مکانیزم چسبانندهای که سیستم مانیتورینگ را ثابت نگه میدارد، برای مدت طولانی (معمولاً بیشتر از یک هفته) پوشیده شود. در نتیجه، پوست قرمز، خارشدار و آسیبپذیرتر میشود. دلیل دیگر تغییرات پوستی میتواند مؤلفههای سیستمهای اندازهگیری، مانند برخی چسبها (آکریلاتها) باشد، که در برخی افراد التهاب پوستی خارشدار ایجاد میکنند.
6. عفونتهای پوستی مرتبط با دیابت
عفونتهای پوستی بیماریهایی هستند که اغلب افراد مبتلا به دیابت را تحت تأثیر قرار میدهند و مستقیماً با سطوح بالای مداوم قند خون مرتبط هستند. عفونت پوستی میتواند توسط باکتریها یا قارچها ایجاد شود.
عفونتهای باکتریایی شناخته شده عبارتند از:
اریزیپلاس (سل روز): این عفونت باعث ایجاد لکههای قرمز روی پوست با حواشی تیز میشود که به سرعت گسترش مییابند. همچنین ممکن است باعث تورم غدد لنفاوی، تب، لرز و خستگی شود. باکتریها اغلب از طریق زخمهای کوچک وارد بدن میشوند. شدیدترین موارد میتوانند منجر به تاول و نکروز پوستی شوند.
اریتراسما: بیشتر در چینهای پوست یا مناطقی که تعریق زیادی دارند (زیر بغل، ناحیه کشاله ران، نواحی تناسلی و مقعد، زیر سینههای زنان)، نواحی پوستی با مرزهای مشخص و پوستهپوسته ظاهر میشوند که به رنگ قرمز-قهوهای تغییر میکنند. تنها به ندرت افراد مبتلا به اریتراسما از خارش یا مشکلات دیگر رنج میبرند. در مواردی که تکثیر گستردهای وجود دارد، ممکن است منجر به انواع دیگر عفونتهای پوستی شود.
عفونتهای قارچی شناخته شده عبارتند از:
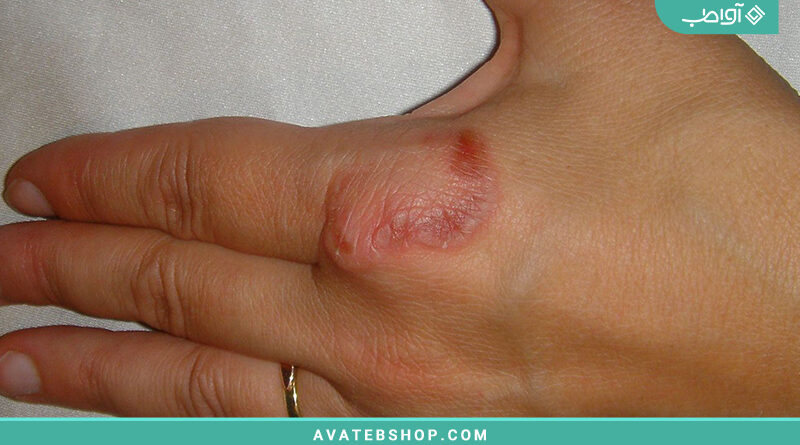
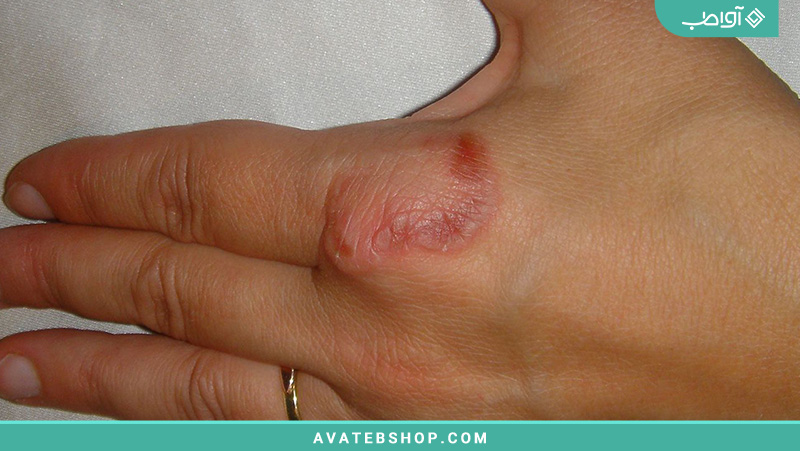
عفونتهای کاندیدا: تغییرات پوستی که توسط مخمر کاندیدا آلبیکنس ایجاد میشوند، اغلب در دهان، چینهای پوست، ریشههای مو یا ناحیه تناسلی در مردان و زنان ظاهر میشوند. آنها ممکن است خارش دار، نمدار یا سوزشآور باشند. علاوه بر این، افراد مبتلا به دیابت بیشتر از قرمزی و تورم لبه ناخن (پارونیشیای کاندیدایی) رنج میبرند.
تینه (درماتوفیتوز، قارچ حلقوی): عفونتهای پوست، مو و ناخنها که توسط قارچهای رشته ای ایجاد میشوند. در افراد مبتلا به دیابت، این بیماری اغلب در پاها و بین انگشتان پا ظاهر میشود. زخمهای باز با حواشی سفید در این نواحی یافت میشوند. زمانی که ناخنها درگیر میشوند، به آن عفونت قارچی ناخن میگویند و باعث میشود ناخنها قهوهای و خشک به نظر برسند (اونیکومایکوزیس).
7. بیماری های پوست مرتبط با دیابت
اگرچه دیابت علت بیماری های پوست زیر نیست، اغلب این بیماریها در کنار دیابت دیده میشوند:
پسودوکانتوزیس نیگریکانس
این به گروهی از اشکال مختلف بیماری اشاره دارد که با ضایعات خاکستری-قهوهای روی پوست با سطحی مخملمانند و حواشی نامشخص مشخص میشوند. نحوه توسعه آنها نامعلوم است. معمولاً ابتدا ناحیه گردن دچار میشود، سپس زیر بغلها، خمهای مفاصل، یا ناحیه کشاله ران تحت تأثیر قرار میگیرند. تعداد کمی از افراد مبتلا به دیابت به دلیل این تغییرات پوستی احساس ناراحتی میکنند. اغلب افراد مبتلا مقاوم به انسولین هستند (مقاومت به انسولین).
اسکلرودرمای دیابتی
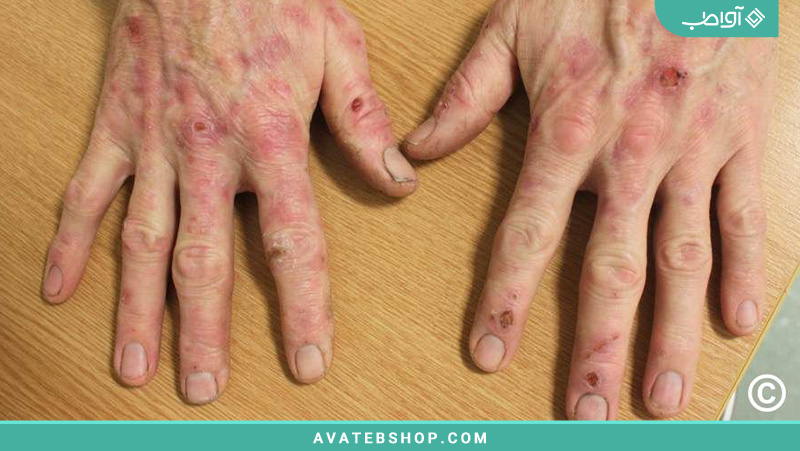
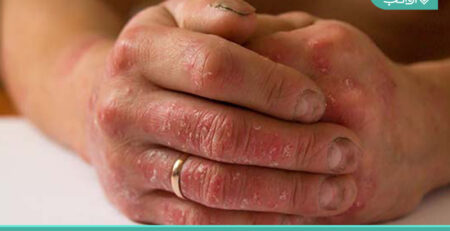
این اصطلاح به تعدادی از تغییرات در بافت پیوندی پوست و ساختارهای زیرین اشاره دارد. این بیماری نتیجه «قندی شدن» پروتئینها (تشکیل محصولات «پایانی گلیکوزیلاسیون پیشرفته» (AGE)) در پوست و ساختارهای زیرین (بافت پیوندی، تاندونها، مفاصل) است. این امر باعث تغییرات در چیدمان و پیوند متقابل الیاف کلاژن میشود. این نتیجه در کاهش انعطافپذیری پوست و مفاصل (شناخته شده به عنوان محدودیت حرکتی مفاصل (LJM)) است. این میتواند منجر به شرایط متعدد، گاهی دردناک، تأثیرگذار بر دستها، پاها و شانهها شود.
دستها:
- ضخیم شدن تدریجی و سفت شدن بافت زیر پوست در دست (قرارداد دوپویترن)
- سفتی انگشتان و مفاصل (کیروآرتروپاتی یا سندرم دست دیابتی سفت)
- انگشت ماشهای
- آغاز سندرم تونل کارپال ناشی از فشار بر عصب مدیان در مچ دست. از آنجایی که پالس از این دیگر به دست نمیرسد، اختلالات مهارتی و حسی در انگشت شست، انگشت اشاره و انگشتان میانی توسعه مییابد.
این تغییرات همچنین در بیماریهای کبدی، سیگاریها با مصرف همزمان الکل و افراد مبتلا به نارسایی کلیوی با یا بدون دیابت یافت میشوند. در مقایسه با زنان، مردان ۵ تا ۱۰ برابر بیشتر مستعد تأثیر هستند.
- پاها: اختلالات حرکتی در مفاصل مچ و انگشتان پا با خطر بارگذاری غیرطبیعی مفصل و آسیبها از نظر فیبروماتوز کف پا (بیماری لدرهوز) همراه است. این وضعیت با تودهها و سختیها در کف پای همراه است.
- شانهها: محدودیت شدید و دردناک حرکت که مفصل شانه را تحت تأثیر قرار میدهد (شانه منجمد)
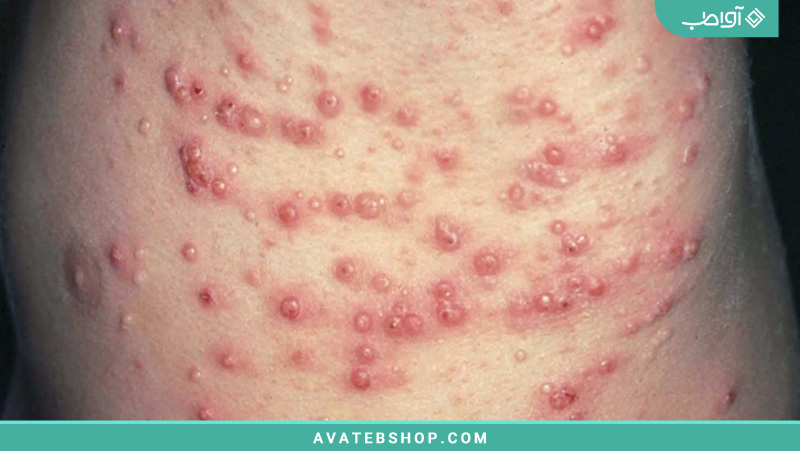
زانتوما
این رسوبات چربی گرهای میتوانند به عنوان نتیجه اختلال متابولیسم چربی مرتبط با دیابت زیر پوست توسعه یابند. آنها به رنگ نارنجی-زرد هستند و بیخطر میباشند.
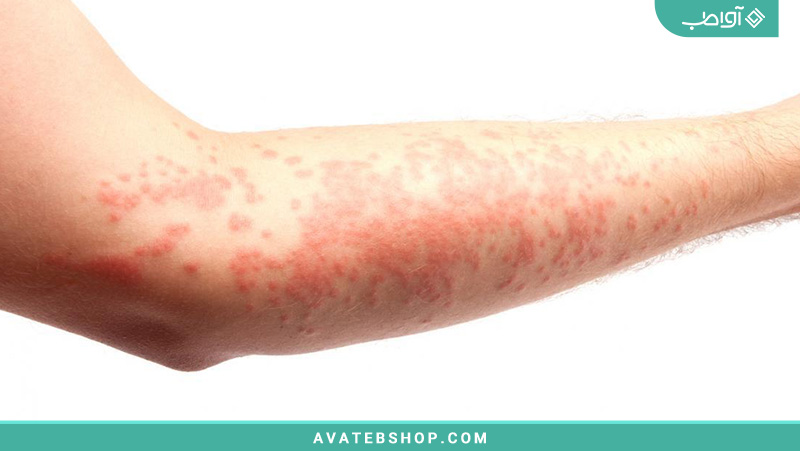
خارش
حدود یکسوم از تمام افراد مبتلا به دیابت پوستی خشک و خارشدار دارند. دلیل آن اختلال در غدد عرق و چربی است. خاراندن معمولاً باعث بدتر شدن خارش میشود. زخمهای ناشی از خارش نیز به راحتی میتوانند با سایر عوامل بیماریزا آلوده شوند.
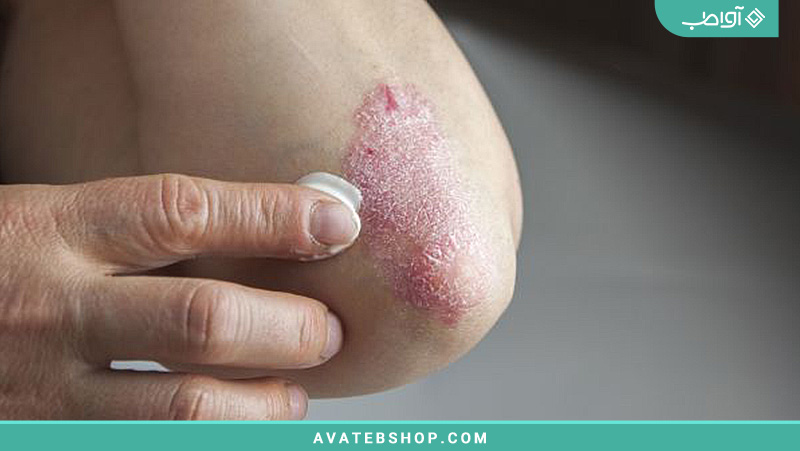
نکروبیوزیس لیپوئیدیکا
ضایعات پوستی اغلب به شکل حلقوی، قرمز یا قهوهای هستند. پوست میتواند در منطقه وسیعی تخریب شود، که میتواند علاوه بر آن منجر به عفونت شود. تغییرات پوستی معمول نکروبیوزیس لیپوئیدیکا بیشترین فراوانی را روی ساق پا (در ۸۵ درصد موارد) دارد، گاهی اوقات روی ران، و بسیار نادر روی بازوها، بدن فوقانی یا صورت رخ میدهد. نکروبیوزیس لیپوئیدیکا در زنان سه برابر شایعتر از مردان است.
این بیماری به آرامی پیشرفت میکند و در ابتدا پاپولهای قرمز، به اندازه عدس نشان میدهد. با گذشت زمان، آنها ممکن است به نقاطی دیسکشکل، زرد، فرو رفته و سخت (اسکلروتیک) تبدیل شوند که با رگهای خونی قابل مشاهده (تلانژیکتازی) عبور میکنند. در طی ماهها تا سالها، این نقاط میتوانند تا اندازه کف دست رشد کنند و به رنگ زرد قهوهای تغییر یابند در حالی که پوست درگیر نازک و نازکتر میشود. در بدترین حالت، این میتواند منجر به تشکیل زخمهای باز و زخمهایی که به سختی بهبود مییابند، شود. علت ضایعات پوستی پیچیده نامشخص است.
اختلالات رنگدانهای
لکههای بدون درد با حواشی مشخص میتوانند به ویژه روی ساق پاها توسعه یابند و ممکن است از قرمز تا قهوهای رنگ باشند. علت دقیق این امر نامشخص است. متخصصان معتقدند که تغییرات و آسیبهای رگهای خونی ریز مسئول هستند.
ویتیلیگو
در ویتیلیگو از دست دادن رنگدانه معمولاً بین سنین ۱۰ تا ۳۰ سالگی رخ میدهد و منجر به توسعه لکههای سفید با حواشی مشخص روی پوست میشود. شکل، اندازه و تعداد میتوانند به شدت متغیر باشند. این تغییرات پوستی در موارد بیماریهای خودایمنی، مانند دیابت نوع ۱، شایع است.
8. بیماری های پوست ناشی از عوارض دیابت
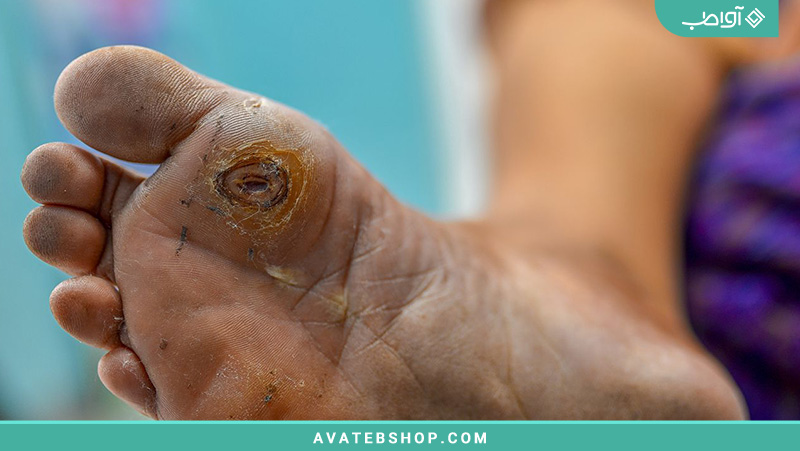
سندرم پای دیابتی اغلب به پوست پاها آسیب میرساند. علل این تغییرات جدی و خطرناک اختلالات عملکرد عصبی (پلینوروپاتیهای حسی حرکتی محیطی عمدتاً در ترکیب با اختلالات سیستم عصبی خودمختار) و اختلالات گردش خون پاها و پاها (بیماری شریانی محیطی (PAD)) هستند.
به دلیل اختلال در عملکرد عصب و عدم آگاهی بیماران، آنها اغلب تغییرات پاتولوژیک در پاها را متوجه نمیشوند یا آنها را کماهمیت جلوه میدهند یا به شکل شرمآوری پنهان میکنند. افرادی که پوست آسیبدیدهای روی پاهای خود دارند باید فوراً به دنبال مشاوره پزشکی باشند. این همیشه یک مورد اورژانسی است، زیرا زخمها میتوانند ظرف چند ساعت به شدت آلوده شوند و در بدترین حالت، خطر قطع عضو را به دنبال داشته باشند.
9. درمان بیماری های پوست چگونه انجام میشود؟
بیماری های پوست دیابتی در اشکال مختلفی وجود دارند. رابطه بین دیابت و بیماری های پوست برای بسیاری از افراد مبتلا و در برخی موارد برای پزشکان نیز بسیار ناشناخته است. بنابراین، معاینه منظم پوست روزانه توسط بیمار و به طور منظم توسط پزشک معالج برای آغاز درمان مناسب ضروری است. در درازمدت، اقدامات زیر به مقابله با تغییرات پوستی کمک میکند:
- بهبود تنظیم متابولیک (سطوح HbA1c بین ۶.۵ تا ۷.۵ درصد (۴۷.۵ تا ۵۸.۵ میلیمول بر مول)).
- درمان مداوم زخمها.
- درمان علتی مانند تغییر دارو.
مطلب پیشنهادی: ماسکهای صورت و لایه بردارها برای هر نیاز پوستی
پوست خشک: یک مشکل رایج مرتبط با دیابت است و میتوان با استفاده از مراقبتهای پوستی و اجتناب از حمامها یا دوشهای داغ کنترل شود. خشکی معمولاً با خارش شدید همراه است. حمامهای روغنی، پمادها یا کرمهای حاوی اوره و اغلب کمک از متخصصان پوست مفید است.
عفونت قارچی: در موارد جدی، به عنوان مثال، عفونت قارچی، داروهای ضد قارچ تجویز شده توسط پزشک استفاده میشود. شستن و مراقبت خوب از ناحیه مبتلا ضروری است. لباسهایی که با این نواحی تماس دارند باید در دمای ۶۰ درجه سانتیگراد شسته شوند.
عفونتهای باکتریایی: مانند اریزیپلاس، باید بسیار جدی گرفته شوند و نیاز به درمان پزشکی دارند. به دلیل شدت، اغلب باید در مراحل اولیه آنتیبیوتیک مصرف شود.
افراد مسن مبتلا به دیابت: که دارای محدودیت قابل توجه در حرکت مفاصل و اختلالات بینایی هستند (رتینوپاتی، ماکولوپاتی، آب مروارید)، باید محیط اجتماعی نزدیک خود را در ارزیابی تغییرات پوستی و درمان آنها دخیل کنند.
کرمها یا پمادهای کورتیزون: در موارد شدید التهاب پوستی ناشی از چسبهای خاص (آکریلاتها) در سیستمهای اندازهگیری مداوم گلوکز (CGM)، از کرمها یا پمادهای کورتیزون برای درمان تغییرات پوستی استفاده میشود. علاوه بر این، میتوان تغییر به سیستم CGM پوستدوستتر با پچ بدون آکریلات را در نظر گرفت.
گردآورنده:
- زهرا غلامحسین دخت






نظرتان را بنویسید